La patología degenerativa cervical multinivel presenta dificultades en su tratamiento quirúrgico.
Algunos autores defienden el uso de laminoplastia cervical a partir de 3 o más niveles afectados, pero la laminoplastia cervical no resuelve la compresión anterior y está contraindicada en cifosis. La laminectomía asociada a artrodesis cervical posterior puede realizarse en cifosis, aunque dado el escaso anclaje de los tornillos, es difícil que la corrija (la principal causa de la cifosis en la estenosis de canal cervical es la pérdida de altura discal y este disbalance no puede corregirse desde atrás).
El tratamiento anterior de la patología cervical multinivel (tres o más discos) resulta controvertido, pues se han descrito múltiples complicaciones (sobre todo relacionadas con el fracaso de la fusión) asociadas directamente al número de niveles intervenidos. Las soluciones anteriores más empleadas son la discectomía múltiple y fusión con placa cervical y las corpectomías.
La corpectomía de más de un nivel no siempre es recomendable, por lo que exige cierto nivel de experiencia en su indicación (y también experiencia para su perfecta ejecución técnica). Yo apenas uso la corpectomía de uno o dos niveles consecutivos en patología degenerativa (a veces no queda más remedio en tumores o fracturas cervicales). Mis dos razones más poderosas para evitarlas radican en la diferente alineación sagital de los platillos al reconstruir la malla y en el exceso de carga de esos platillos. Los injertos autólogos (cresta ilíaca o peroné) ya no los utilizo por el riesgo de fractura/reabsorción y consecuente migración al canal. Los sustitutos de titanio son preferidos (malla de Moss y sustituto vertebral expansible) por evitar los problemas mencionados con anterioridad, en relación a los injertos biológicos. Sin embargo, con frecuencia se impactan en los platillos o pueden fracturar las vértebras adyacentes, por lo que hay que tomar diferentes precauciones técnicas (ajustar la placa cervical, realizar la corpectomía dándole forma de prisma pentágona recto, respetar los platillos…).
La skip corpectomy o corpectomía alternativa pretende evitar las incomodidades o dificultades técnicas que plantearía una corpectomía de varios niveles consecutivos, sin embargo, pese a ser mucho más recomendable, no evita los problemas de fusión asociados a una placa cervical larga con múltiples superficies de contacto.
La discectomía multinivel con cajas intersomáticas y placa (ACDF) parece (de todas las expuestas hasta ahora) la técnica más segura (en ocasiones, no se puede obviar la corpectomía, véase también el caso clínico hernia discal retrosomática vs hipertrofia de LVCP + mielopatía) y sencilla de ejecución.
A continuación se exponen algunos detalles técnicos de interés y algunas de las complicaciones asociadas a estos montajes largos
CASO CLÍNICO 1: CIFOSIS POSTQUIRÚRGICA
Artrodesis cervical C4-C7 con cajas IS (PEEK) y placa cervical dinámica de traslación (ABC).


Sin embargo, en la RX AP de control de 1 año tras la cirugía se aprecia la «migración» de los tornillos en relación a la placa y RX anterior





CASO CLÍNICO 2: CORPECTOMÍA C5-C6 + RECONSTRUCCIÓN CON MALLA
Este es un caso singular en patología degenerativa donde se eligió corpectomía consecutiva de dos niveles con reconstrucción, apoyados en la anatomía favorable de los platillos y el grado de compromiso medular.




Obsérvese que el ángulo de Cobb de los platillos donde se acuesta la malla es casi cero. Hay que tener precaución y/o evitar la reconstrucción con cifosis residual segmentaria (riesgo de migración posterior). En casos con ángulo de Cobb altos puede existir una superficie de contacto de la prótesis intersomática con los platillos muy limitada con riesgo consecuente de hundimiento, fractura o extrusión (especialmente en montajes rígidos largos, con mayor carga por efecto «palanca»).
CASO CLÍNICO 3: PÉRDIDA DE ALTURA DE ESPACIOS INTERSOMÁTICOS
Otra vez una placa dinámica de traslación (ABC) desde C4 a C7 con cajas intersomáticas de PEEK. En este caso, se observa pérdida de altura sin repercusión en cifosis ni abombamiento de LVCP.









La situación clínica del paciente, tras una mejoría parcial en el primer año, permaneció estable tras más de cinco años de seguimiento.
CASO CLÍNICO 4: MONTAJE «HÍBRIDO» CON CAJAS IS + CORPECTOMÍA + PLACA
Este caso presentaba una mielopatía avanzada, de más de un año de evolución, que no experimentó ninguna mejoría tras el tratamiento (aunque no ha progresado en los últimos cinco años).








CASO CLÍNICO 5: NIVEL ADYACENTE EN PLACA CERVICAL LARGA.
Paciente con clínica de mielopatía progresiva consistente en inestabilidad y torpeza en MMSS.

Se planificó corpectomía C5, con caja cervical C3-C4 y placa C3-C6. Nótese reducción de cifosis C3-C4 y la integridad del disco C6-C7

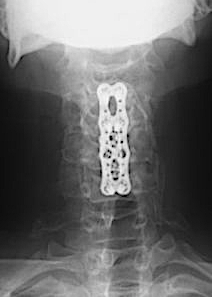
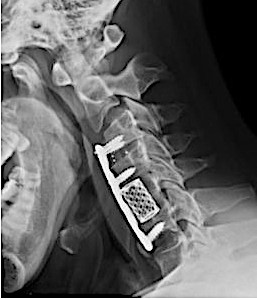






El disco C6-C7 ha reducido su movilidad en Rx dinámicas. ¿Está más «protegido» a desarrollar un nivel adyacente?
CASO CLÍNICO 6: TRATAMIENTO DEL NIVEL SINTOMÁTICO
Otra de las opciones consiste en tratar sólo lo imprescindible desde un punto de vista clínico (dadas las complicaciones que una reconstrucción larga puede presentar). La decisión tampoco es fácil pues corremos el riesgo de quedarnos «cortos». Este caso, un paciente de 82 años con síntomas de mielopatía (sobre todo inestabilidad que requería ayuda para subir escaleras) no presentaba clínica radicular ( a pesar de los colapsos fiscales y estenosis foraminal) y se intervino del nivel más inestable donde aparecía mielopatía.









CASO CLÍNICO 7: HERNIA DISCAL EN NIVEL ADYACENTE
El paciente presentaba clínica de cervicalgia con irradiación bilateral inespecífica refractaria a tto médico, de años de evolución y carácter progresivo.



Se intervino de una artrodesis C4-C7 con cajas intersomáticas (PEEK) y placa cervical dinámica semirrígida logrando una mejoría de la clínica álgica y estabilización de la mielopatía. A los pocos meses de haber sido intervenido presentó nuevo episodio de braquialgia con distribución C8-Th1, sin focalidad. Afortunadamente, tras realizarle las pruebas, mejora con tratamiento conservador por lo que no fue reintervenido.

CASO CLÍNICO Nº 8: COLAPSO VERTEBRAL
Paciente de 79 años intervenido por clínica de mielopatía cervical de carácter progresivo no asociada a dolor cervical ni radicular. En postoperatorio inmediato refiere mejoría de la inestabilidad en la marcha y transcurre sin incidencias.


El paciente sufre a los pocos meses de la intervención una crisis de dolor cervical con paresia en abducción del hombro, inicialmente tratado con RHB y medicación, con control del dolor y recuperación progresiva del déficit neurológico (C5). La RX de los 6 meses no mostraba ninguna anomalía respecto a postoperatorio. Sin embargo en la RX anual, con el paciente asintomático, apareció esto:



El paciente permanece asintomático y estable respecto a su mielopatía, por lo que se optó por un manejo conservador y seguimiento clínico. Entre los factores de riesgo que presentaba para osteopatía metabólica C4: edad avanzada, ex fumador, cardiopatía en tto con Sintrom (vasculopatía?), DMNID, vértebra craneal donde se ancla la placa cervical de dos niveles.
CASO CLÍNICO Nº9: EXTRUSIÓN TORNILLO POR PÉRDIDA DE ALTURA EN ESPACIOS INTERSOMÁTICOS.
El siguiente caso es un paciente remitido a nuestra consulta tras hallazgo incidental en RX. Fue intervenido en otro centro 5 años atrás.

En este caso se planteo retirada de la placa ante progresión posible de la extrusión y aparición de complicaciones. El paciente decidió no intervenirse y en la RX posterior (8 meses) no vimos cambios respecto a la previa.
Saludos me hice una cirugía de 3 niveles desde el c4 al c7 en la rx de seguimiento del año se visualiza un tornillo del c7 alejado de los otros que puede causar esto? Y que recomienda?
Hola Federico
La extrusión de los tornillos no es una complicación frecuente pero debe ser abordada por el especialista que te intervino para valorar retirada del mismo (podría dañar tejidos vecinos). Si ha sucedido tras un año de cirugía, puede ser un signo indirecto de fracaso de fusión.
Un saludo.