La espondilolistesis es un término médico que define un desplazamiento de las vértebras, habitualmente en el plano sagital (Rx de perfil). También puede verse asociada a escoliosis en el plano coronal (RX AP).
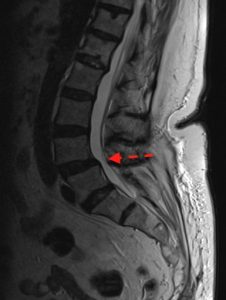
Cuando van asociadas a “desgaste” (crecimiento de hueso en las articulares posteriores) sin fractura de pars, se suelen denominar degenerativas y aparecen en L4-L5.
Muchas de ellas son estables y no requieren tratamiento quirúrgico de por sí. Otras, en cambio, van asociadas a estenosis de canal (provocada también por el mismo “desgaste” en los discos, en la protrusión de ligamentos sobre el canal o en la inflamación de las articulares) y suelen cursar con clínica de estenosis de canal lumbar degenerativa.
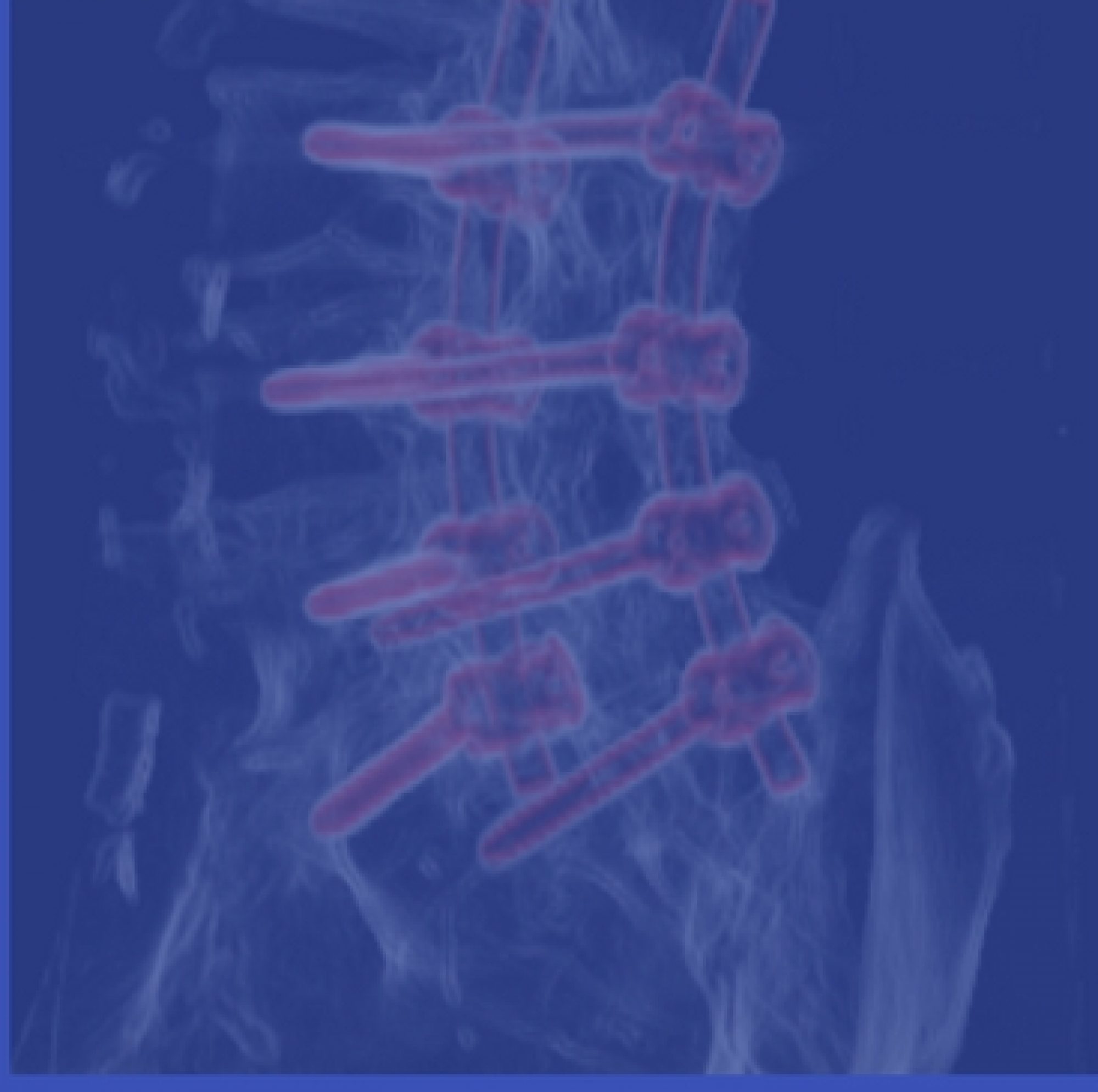
Algunas veces es necesario asociar instrumentación (tornillos) bien porque existen signos de inestabilidad previa o porque la propia cirugía puede afectar los elementos de contención.
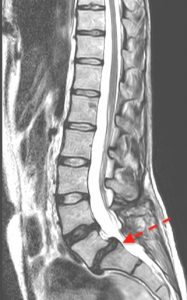 La espondilolistesis en L5-S1 suele venir asociada a una distribución de cargas anómala en ese nivel, por lo que en no pocas ocasiones se asocia a una espondilolisis de la pars (fractura por estrés), escoliosis y/o sacral slope alto.
La espondilolistesis en L5-S1 suele venir asociada a una distribución de cargas anómala en ese nivel, por lo que en no pocas ocasiones se asocia a una espondilolisis de la pars (fractura por estrés), escoliosis y/o sacral slope alto.
En función del grado de desplazamiento de las vértebras implicadas se clasifica (Meyerding) en grado I (<25% de la longitud sagital vértebra), grado II (25-50%), grado III (50-75%), grado IV (75-100%) o grado V o ptosis (>100%).
Dados los factores biomecánicos implicados en su origen, el manejo de la espondilolistesis L5-S1 debe hacerse siempre bajo esas directrices.
La inestabilidad del segmento, especialmente en espondilolistesis de alto grado, la importancia del segmento L4-S1 en el balance sagital y la patología frecuentemente asociada (escoliosis) recomiendan una correcta planificación y ejecución técnica para evitar complicaciones a corto y largo plazo.
Hay muchas opciones quirúrgicas recomendadas en la literatura: fusión posterior sin instrumentar, artrodesis posterolateral asociada o no a laminectomía; ALIF, ALIF con fijación posterior percutánea; TLIF abierto; TLIF con “mini open unilateral y percutáneo contralateral…
El dominio técnico de todas ellas permitirá al cirujano de columna escoger la mejor opción (más efectiva y segura) para cada paciente.
Puede interesarle también: